股骨与髋关节强化培训系列课程 第三章 DHS治疗股骨粗隆建骨折(2)
5、骨折愈合原理
5.1 骨折断端直接愈合
骨折自身愈合的两个普遍生物学机制,一是紧密对合,二是骨折断端坚强固定,使局部皮质骨直接重建。这种用坚强内固定所引起的骨折愈合曾被称为一期愈合,犹如骨焊接。
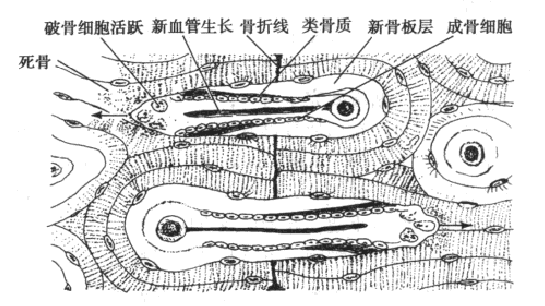
骨折直接愈合只在应用坚强固定才可发生,其特点是建立在血管生成性成骨过程基础上,骨折断端承受很小应力,骨折愈合靠活跃的骨重建来完成。最初在骨折两端皮质,先出现切割性锥体,一群破骨细胞在哈佛管前沿进行骨吸收.犹如钻头。其后沿扩大的毛细管周围,出现活跃的成骨细胞层,称为关闭性锥体。成骨细胞被其分泌的类骨质包埋而变成骨细胞。类骨质逐渐钙化,各层骨细胞以中央管为中心相继环绕,呈同心层排列,形成新的哈佛系统或骨单位,当一定数量骨单位横越断端后,骨折间隙消失.以这种方式完成的愈合称为接触愈合。
直接愈合所依赖的基本要素是骨重建。骨折内表面的密切接触与所施加的压力直接有关。直接愈合在x线片上的特征是不出现骨痂,也见不到骨折间隙增宽,但是由于断端加快的重建,有时会显得增宽,应注意有无骨痂形成,其出现意味着不稳定和骨折断端吸收或短缩。骨痂并非是不需要的,但在坚强固定消除断端短缩的条件下.骨痂的出现则是危险的不稳定表现。骨重建是在基本多细胞单位)介导下并遵循Wolff定律,即在力线部位主要有新骨形成;而在非力线部位,对多余骨痂或轻度畸形则主要为骨吸收。
5.2 骨折断端间接愈合
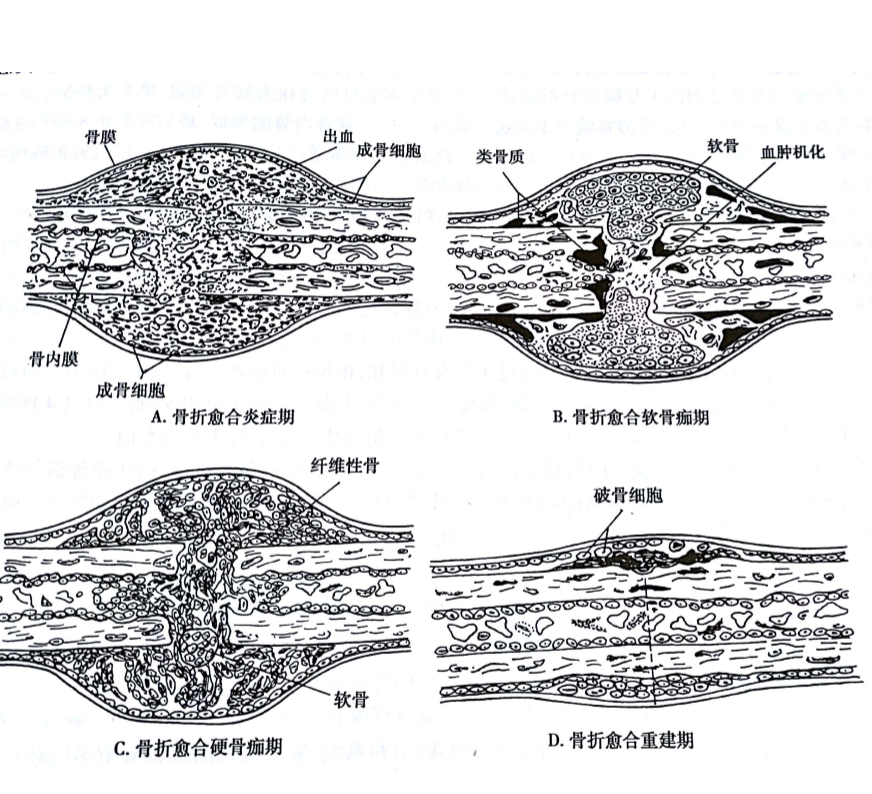
骨折愈合最常见的机制为自然愈合,即间接愈合或二期愈合。应用坚强性较差的固定,特点是骨痂形成。其过程通过血肿诱导、骨折间隙加宽、纤维血管性肉芽组织机化、软、硬骨痂形成直至重建,以恢复骨的连续性及结构。肉芽组织作为骨痂前体,虽然在内固定中并非必需,但作为修复组织则是需要的。骨折间隙被新生骨组织充填,先表现为修补,然后通过重建获得更为致密精确的结构,常需数年才能完成。
其愈合过程主要分为以下六期:撞击期;诱导期;炎症期;软骨痂期;硬骨痂期;重建期 。
5.3 Ward三角区域愈合讨论
由于股骨损伤发生在Ward 三角区域,请结合上述讨论详细讨论一下相关的愈合机制。
1.结合典型的股骨损伤分型机制讨论
2.说明在Ward三角区域愈合的优势,以及面临挑战
3.Ward三角区域的血运的情况分析,以及如何改进。
4.分析一下,是否还其他典型的骨骼,存在松质骨和密质骨的结合部位,
Ward三角处于松质骨区域,且此处为力学的薄弱区,且常处于骨折线边缘或正背骨折线经过,应力对其稳定性的干扰较大。基底部的骨折对其血运影响较大。干骺端为骨松质、骨皮质交界处,容易发生骨折,如桡骨远端、锁骨中外1/3处。
Ward三角处于松质骨区域,且此处为力学的薄弱区,且常处于骨折线边缘或正被骨折线经过,应力对其稳定性的干扰较大。Ward三角所处位置血运相对丰富,不容易发生因血运原因导致的骨折不愈合。干骺端为骨松质、骨皮质交界处,容易发生骨折,如桡骨远端、锁骨中外1/3处。
6、DHS固定原理
6.1 DHS固定原理
DHS手术治疗目的就是要达到骨折端坚强和稳定的固定,关键原理在于DHS以一根粗大宽螺纹的拉力螺钉与套筒钢板及加压螺钉连接,在复位及骨折愈合过程中可使两骨折端靠拢,产生静力加压作用,对于顺粗隆间线骨折可以获得及动力加压作用,刺激骨折断面并使其早期愈合;
动力加压和静力加压原理:1、加压时造成前负荷增大,当应用的加压力始终大于任何负性作用力时,骨折面便始终紧密接触,即初始稳定性;2、加压可造成摩擦力,当加压面产生的摩擦力始终大于骨折面的剪力时,加压后的骨折可以抵抗滑动性移动;3、用螺钉穿过骨折线的方法来获得骨折的加压,其具体方法是螺纹部分把持在靠近螺钉尖的骨折块中,这样,当拧入螺钉时,这个骨折块就会被压向螺钉头顶住的另一骨折块;4、拉力螺钉产生作用的前提是靠近螺钉头的骨块不与螺钉螺纹固定;
这里就要注意一个概念:尖顶距为:在前后位及侧位影像上,加压螺钉头尖端至股骨头轴距离之和;当顶尖距>25 mm,失败的风险呈指数增加。因此,主钉的位置极为重要,只有在最合理的位置上,才能起到更好的固定加压,抗剪切力等作用。

支撑原理:维持骨折的应有长度以及对位对线,但无加压作用;
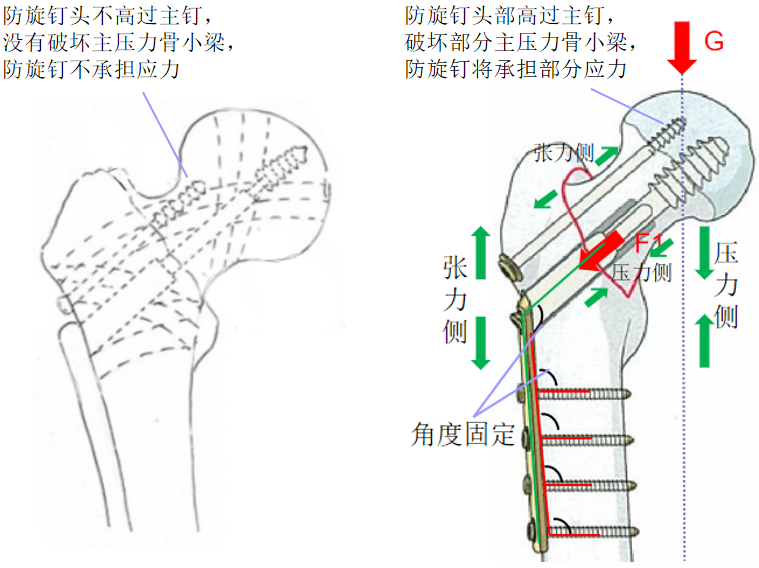
防旋原理:置入防旋钉可以有效的起到抗旋作用,增加固定的稳定性;

6.1.1 DHS支撑原理详解
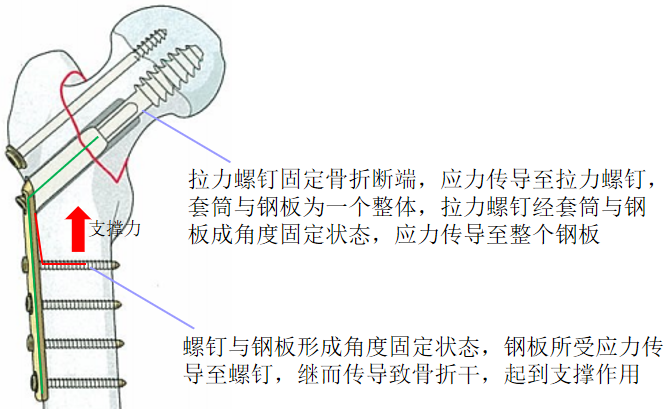
6.1.2 DHS防旋原理详解
单轴固定时,骨折近端可以拉力螺钉为旋转轴,产生旋转移位,使骨折失去稳定状态,导致骨折延迟愈合或不愈合;置入防旋螺钉后形成双轴固定,骨折近端失去旋转轴,不易发生旋转移位。
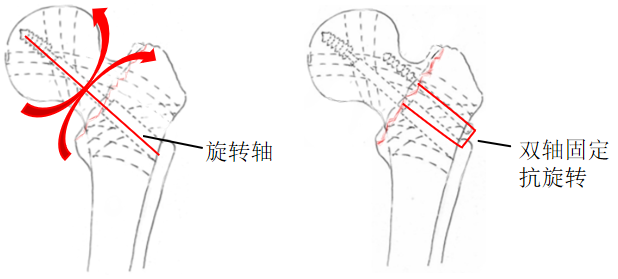
6.1.3 DHS植入物对血管的损害估计及预防
股骨粗隆间骨折属于囊外骨折,很少影响股骨头供血,骨折部位为松质骨结构,血运丰富。DHS植入物不损伤股骨近端外周血供,对髓内血供有一定破坏,因此置入钢板及拉力螺钉前应准确定位,力求一次将钢板及拉力螺钉置入到位,避免多次反复的置入损伤髓内血供。
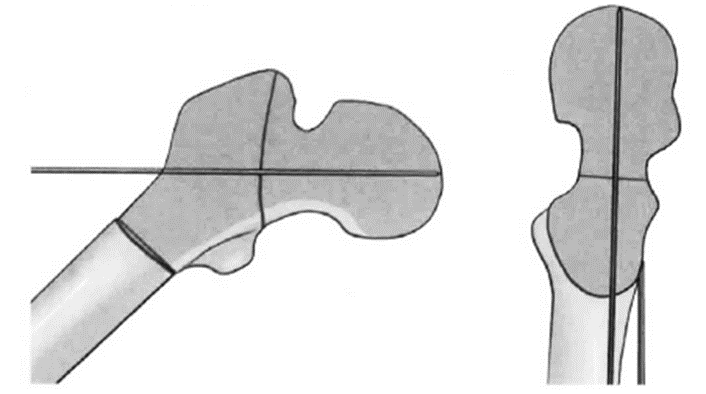
(1)准确定位进针点:
臀大肌骨性附着点的近侧及小粗隆尖有助于确定135°钢板的进针点,它们约在股外侧肌嵴以下约2cm处,一般在小粗隆尖水平进入(如图7.3.5)。在侧位上入针点位于大转子前中1/3交界处,正位上调整导向器位置,使导针与股骨颈长轴平行,且位于股骨颈偏下的部位。钻入导针直至软骨下骨,注意置入导针时,应保证下肢牵引、外展中立位;

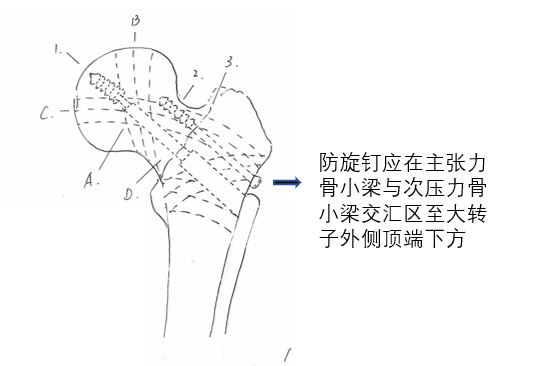
(2)准确置入防旋钉:
比较理想的位置是钉体经过主张力与次压力骨小梁交汇区域至大转子外侧顶端下方;
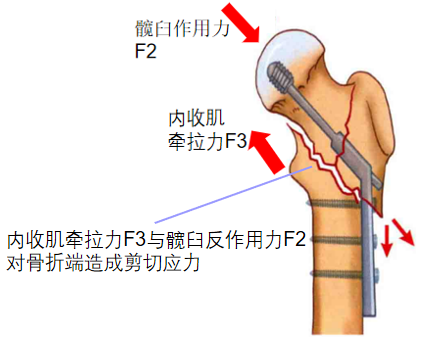
6.1.4 DHS植入物对骨折断端愈合的影响
股骨粗隆间粉碎性骨折,当内侧粉碎骨块不能良好复位时,无法很好地传导应力,若过度旋紧主钉,可能会导致骨折断端拉短缩,使骨折复位丢失,导致骨折畸形愈合或不愈合。因此必须强调做好固定前的复位准备,使内侧骨块复位良好,并且避免过度旋紧主钉。
6.2 内植物的设计
DHS是为股骨粗隆间骨折而设计的一种内固定物,为了达到:结构坚固、抗弯曲度大、不易折断,有效地对抗髋部的内翻剪切力,保留骨折段嵌插稳定的动力性压应力,增加骨折部的稳定性,促进骨愈合,减少髋内翻畸形的发生,DHS以一根粗大宽螺纹的拉力螺钉与套筒钢板及加压螺钉连接;
并对于主钉提出要求:主钉在保证功能的前提下要细、螺纹粗且少目的在于加大把持力。对于材料钛合金和不锈钢材质,因其提供较高的刚度、强度,较好的延展性和生物相容性。因其抗旋能力较差所以可加一枚防旋钉。

6.3 DHS的优缺点与禁忌
6.3.1 优缺点
优点:术中透视条件要求低,容易实施:
技术容易掌握;容易翻修;花费低;
缺点:切开操作;失血较多;
不适合于逆转子间骨折和延及转子下的骨折;
对于不稳定的转子间骨折有可能发生塌缩造成肢体短缩;
不能获得良好的内侧支持的患者需要晚负重。
6.3.2 禁忌症
1、DHS不适用于逆转子间骨折或转子下骨折等不稳定型骨折,因为此时骨折处受到多个剪切力的作用,非常不稳定。

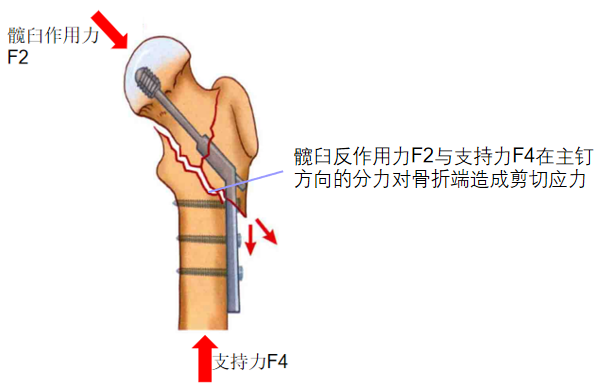
2、对于不稳定的转子间骨折,如转子间粉碎骨折,内侧骨皮质粉碎后,不能很好的完成内侧压力的传导,无法起到支撑作用,导致内置物承受较大的应力,易导致螺钉或钢板断裂,使骨折处发生塌缩,形成髋内翻,导致患肢短缩。

3、因此对于不能获得良好的内侧支持的患者,需要等待内侧骨折愈合稳定后,再考虑下地或负重等,以尽可能减小内置物断裂的风险。
6.3.3 愈合与下地时间的讨论
愈合与下地时间需要根据分型(内侧骨折损伤程度)来考虑。
AO分型既强调转子间骨折后内侧皮质的粉碎程度,同时也强调骨折是否累及外侧皮质的重要性。AO将转子间骨折归为股骨近端骨折中的31-A类型,分为A1、A2、A3三种类型,每型中根据骨折形态又分为3个亚型。
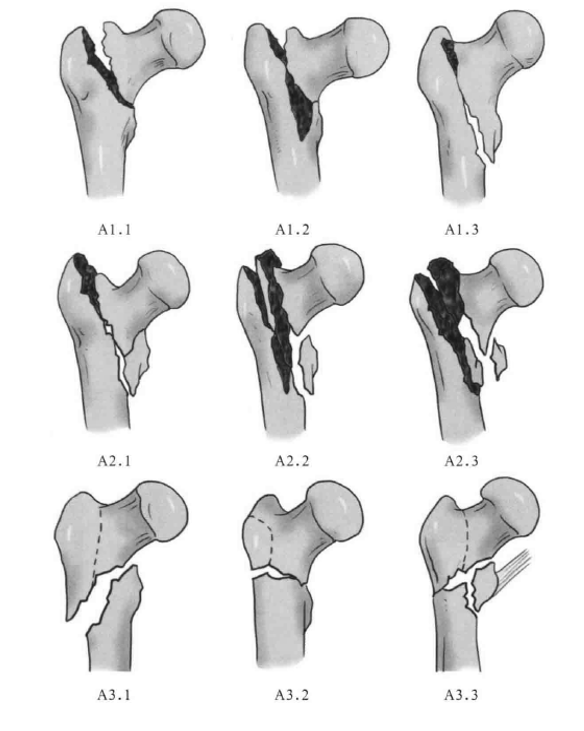
根据AO分类,转子间骨折的不稳定性主要表现在股骨近端的后内侧皮质粉碎、骨折线延伸至转子下、以及逆转子骨折。因此,A1.1、A1.2、A1.3、A2,1为稳定型骨折:A2.2、A2.3、A3.1、A3.2、A3.3均为不稳型骨折。
骨折的愈合时间根据临床需要,将骨折愈合分为临床愈合、牢固愈合两个阶段。前者是指骨折断端由网质骨连接,X线片显示明显的连续骨痂,仍可见骨折线,断端无异常活动,承受轻微应力时疼痛,骨痂仍然不结实,此时不允许负重;后者是指骨折断端的网质骨被牢固的板状骨替代,X线显示骨折线完全消失,愈合牢固,承受应力时无疼痛,允许肢体负重。根据AO分型,不同类型股骨粗隆间骨折愈合的时间不同。A1.1、A1.2、A1.3型骨折内侧骨皮质复位后较稳定,临床愈合时间约为术后6-8周,牢固愈合时间约为术后12周,下地负重时间约为术后12周。A2.1、A2.2、A2.3型骨折内侧骨皮质骨块较多,复位后支撑不牢靠,临床愈合时间约为术后8-12周,牢固愈合时间约为术后12-18周,下地负重时间约为术后12-18周。A3.1、A3.2、A3.3为逆转子间骨折,难以复位和固定,不适合使用DHS。
6.4 DHS生物力学分析
研究DHS具有动力性和静力性加压作用,具有张力带作用(张力带是工程学上的原则,指材料弯曲时会产生结构内应力的减小,这一原则应用于骨折内固定称为张力带固定),骨折端紧密加压有利于骨折愈合,可使患者早期下床活动,适应稳定型粗隆间骨。
内侧集中为压应力,外侧为张应力。DHS靠点状钢板固定于外侧骨皮质,主要分担张应力传导,由于肌肉收缩等因素,使张力转变为动力,产生断端间轴向压力,有利于内固定的稳定性,允许早期活动。张力带固定包括螺钉,螺钉可使骨折块压紧或以压力固定钢板于骨面,这种作用是顺螺钉长度产生的张应力来完成的,张应力来自于螺钉旋入过程中产生的扭转。螺钉固定力的大小取决于螺钉产生的张应力。(也可将主钉看成张力带系统。)
动力髋螺钉通过Ward氏三角内以减少对分隔线的破坏,承担部分压应力的负荷,克服剪切力以防止髋内翻的发生,增加钉子的把持力。根据力学原理作用于股骨头上的髋关节力可分解为轴向压力分量和与之相垂直的分量,减少垂直分量利用滑动加压,将剪切力转换为压应力;轴向压力分量作用可使断面靠拢压紧,对骨折的愈合是极其有利的,DHS的抗旋转力可以增加防旋钉内固定保证其稳定固定。
1.DHS拉力螺钉置入时紧贴股骨距,为骨折端提供了更大的支撑强度,并为防旋螺钉提供了空间;
2.DHS拉力螺钉通过Ward氏三角内,减少了对骨小梁及强弱骨质交界区(应力集中区)的破坏,并通过应力传导及分散,将ward氏三角承受的应力转移到DHS上,起到了保护ward三角的作用;
3.DHS通过螺钉与钢板形成的角度固定,为骨折端提供了支撑力,对抗一部分骨折端所受的剪切力,同时拉力螺钉对骨折端的轴向加压也对抗了一部分骨折端所受的剪切力;
4.股骨粗隆间骨折内侧集中为压应力,外侧为张应力,点状钢板固定于外侧骨皮质,通过肌肉收缩,以及拉力螺钉对骨折断端形成的轴向加压,均使骨折端外侧所受的张应力转变为对骨折断端的压力;
5.DHS通过双轴固定,对抗骨折断端的扭转应力,使得骨折端更加稳定;
6.防旋钉头部不高过主钉只起到防旋作用,若防旋钉头部高过主钉,将破坏部分主压力骨小梁,并由防旋钉承担部分应力。
感谢您的关心与支持






