股骨与髋关节强化培训系列课程 第三章 DHS治疗股骨粗隆间骨折(3)
7、DHS的手术设计
7.1 骨折复位
7.1.1 复位详解
DHS复位:复位方式有闭合复位和切开复位,其目的都是为了达到稳定的解剖或功能复位。通常开始应试行手法闭合复位:
闭合复位
首先应该尝试手法复位,可遵循“先离后合”法进行骨折断端的复位;


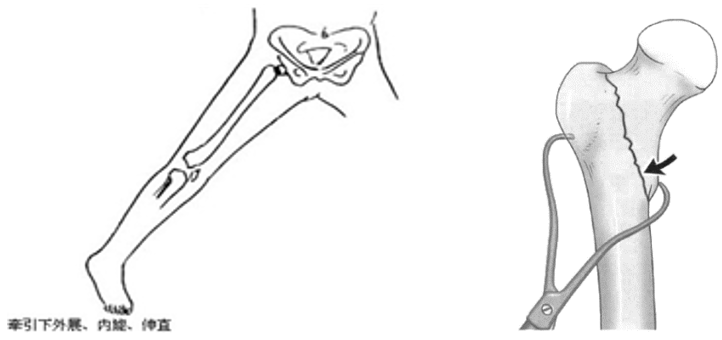
也可在牵引床下完成复位,在外展外旋位沿下肢长轴维持牵引,再内收内旋下肢,通常转子间骨折可在中立位或稍内旋位复位,对于转子间骨折牵引是最重要的一步,仔细调节牵引即可获得满意复位,避免过度牵引以防止外翻
切开复位
切开直视复位:适用于粉碎性骨折或闭合手法难以成功复位者,具体方法是用复位钳从前后方向夹持骨折块同时调整患肢牵引和旋转,达到最佳位置时,夹紧复位钳。
7.1.2 闭合复位和中医手法复位的关联性
中医正骨八法即:摸、接、端、提、推、拿、按、摩。正骨新八法即:手摸心会、拔伸牵引、旋转屈伸、提按端挤、摇摆触碰、挤捏分骨、折顶回旋、推拿按摩。
DHS闭合复位时,通过视、触诊了解骨折端移位情况,即为“手摸心会(摸法)”,牵引患肢相当于“拔伸牵引(提法)”,外展内收或旋转患肢相当于“旋转屈伸(端法)”,挤压复位骨折端骨块相当于“提按端挤(端法)”,当骨折断端呈锯齿状,齿间绞锁不易归位时,还可应用摇摆的手法,使齿间绞锁解除,复归于原位,再用触碰手法令断端咬合紧密,这是“摇摆触碰(端法)”,当骨折断端重叠不易复位时,若牵引手法不能完全纠正重叠移位,此时残余移位可以通过折顶手法来解决,即先推按骨折端,加大成角,待骨端重叠解除,同侧骨皮质接触后反向顶起,纠正成角,使骨端恢复对位、对线,这是“折顶回旋(端法)”。“推拿按摩”即推法、拿法、按法和摩法,应用于骨折断端附近腠理、肌筋和经脉组织的梳理,改善气血循行,以促进骨折愈合。中医正骨强调筋骨并重,不但正骨,还同时调理筋肉,改善循环,使骨折、筋伤同步康复。
7.1.3 闭合复位的挑战与对策
挑战:
1.复位前不好确定骨折断端具体的移位情况;
2.复位过程中骨折断端对位对线不够理想;
3.复位后骨折断端容易发生再次移位。
对策:
1.认真学习解剖及影像诊断学,复位前准确阅片,认真分析骨折断端受力情况,对骨折断端的移位情况有更准确的判断;
2.加强复位手法的训练,在复位过程中准确摆放患肢,熟练掌握各种复位手法后,力求更精准的进行每一步复位,最大限度恢复骨折断端的对位对线;
3.使用牵引床固定患者,助手加以扶持,注意维持适当牵引力度,尽可能在复位后保持患肢体位,以减少复位丢失。
7.2 复位标准
股骨近端复位的标准如下:
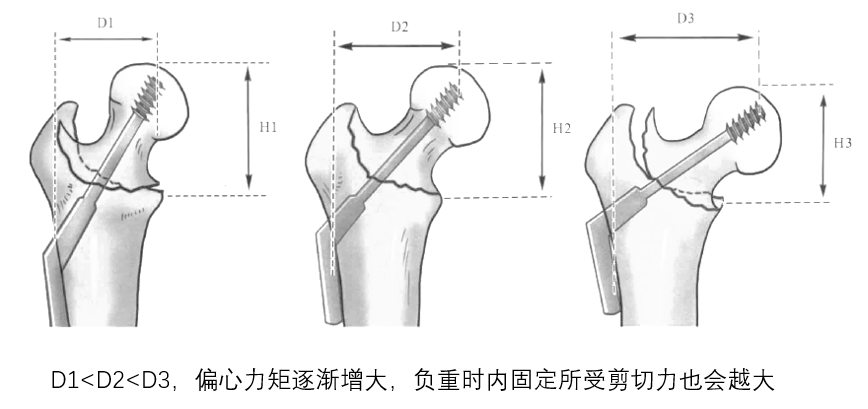
内翻不超过5°,外翻不超过20°。对于内翻畸形的复位严格程度明显高于外翻畸形,是由于适度的外翻可以减少偏心力矩(D1、D2、D3),一方面可以减少内置物的剪切应力,另一方面也可以减少肢体的短缩程度。
侧位像成角不能>10°。
旋转移位很难判断,可在透视下先将股骨髁调整至水平位置,再投照股骨近端标准侧位影像,即可获得真实的前倾角。
7.3 手术步骤
1 体位摆放
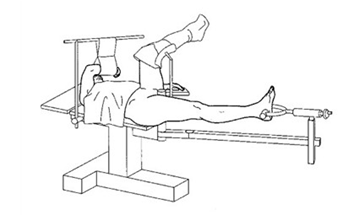
体位与术前准备:本手术对于体位要求较高,只有正确的体位、良好的透视角度和应用牵引床,才能获得良好的复位;
全麻或硬膜外麻醉。
患者平卧于下肢牵引床上,双足固定于可内外旋的牵引脚踏板上;
两腿分开,患肢牵引,腱肢伸直外展或屈膝屈髋外展外旋位稍微对抗牵引;
C形臂或者G形臂辅助透视,注意术中透视的角度,采取标准的影像监视;


2骨折复位
首先进行骨折闭合复位,在外展外旋位沿下肢长轴维持牵引,再内收内旋下肢,通常转子间骨折可在中立位或稍内旋位复位,对于转子间骨折牵引是最重要的一步,仔细调节牵引即可获得满意复位,避免过度牵引以防止外翻;
透视下若见复位不理想或失败,则选择切开复位;
3切口入路
切口体表投影:透视下标记出大转子和股骨干长轴,作为手术切口的参考
手术入路:
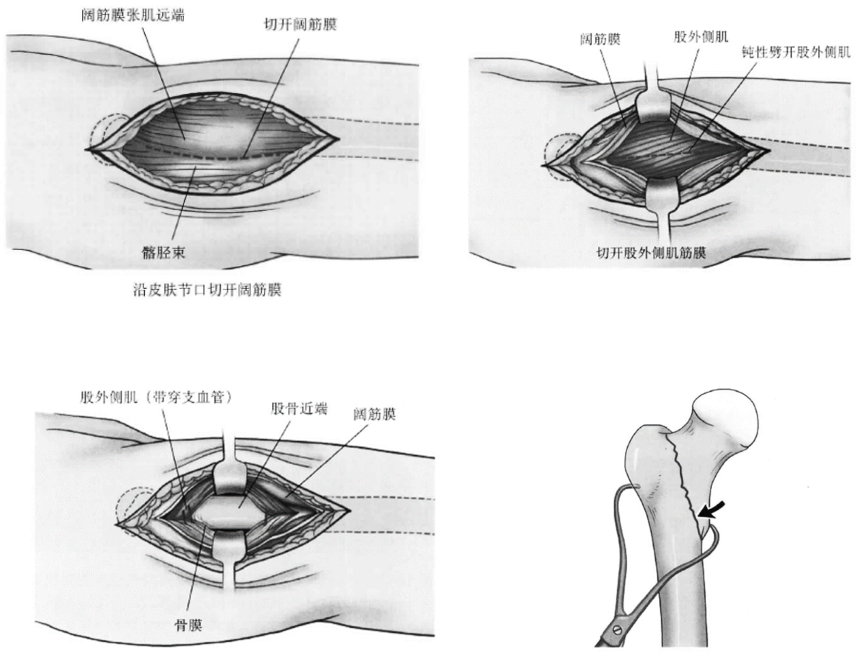
沿切口体表投影做股骨近端外侧切口,切口自股骨大转子向远端延伸,切口长度约为12cm左右,切开皮肤及皮下组织,沿切口方向切开阔筋膜及阔筋膜张肌近端切开股外侧肌的筋膜,钝性劈开股外侧肌;
在股骨上下方,分别放置拉钩,钝性劈开股外侧肌,切断、结扎在术野中的肌肉穿支血管;
透视检查复位情况,如果闭合复位不满意,则可先清理断端内嵌顿的软组织,调整牵引的位置,恢复长度,旋转患肢,然后使用点式复位钳,端置于小转子附近,夹紧复位钳完成复位;
4导针的置入
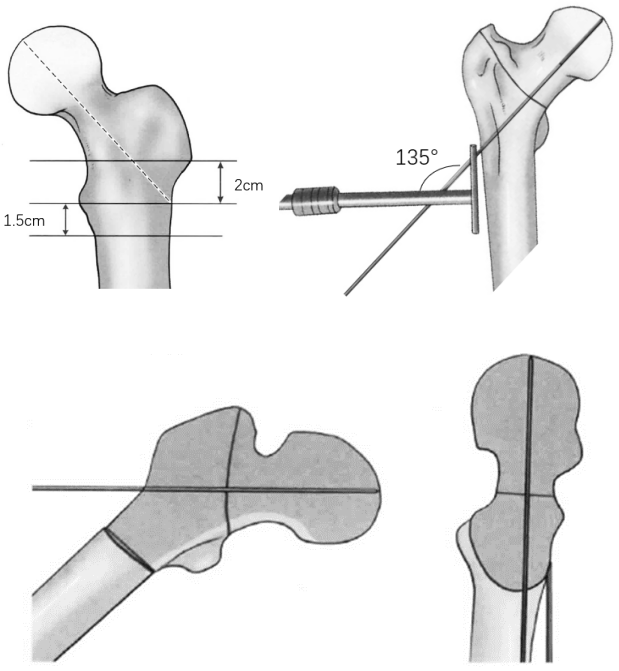
根据钢板角度确定穿入导针的平面:
臀大肌骨性附着点的近侧及小粗隆尖有助于确定135°钢板的进针点,它们约在股外侧肌嵴以下约2cm处,一般在小粗隆尖水平进入。在侧位上入针点位于大转子前中1/3交界处,正位上调整导向器位置,使导针与股骨颈长轴平行,且位于股骨颈偏下的部位。钻入导针直至软骨下骨,注意置入导针时,应保证下肢牵引、外展中立位;
5股骨扩髓
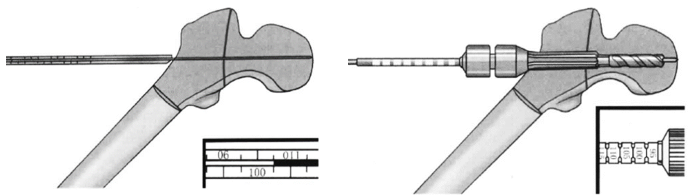
测量导针长度,并将测量值减去5mm,得到扩髓和植入物的长度。使用专用钻头,设置好深度后扩髓;股骨扩孔器沿骨内导针进入,按照测量好的松质骨螺丝钉长度,设置电动联合钻的深度,然后开始扩孔,直到阻挡器远端抵达外侧皮质时停止;
扩孔时,应保持与导针在同一轴心,以免导针弯曲,同时间断透视注意导针有无向盆腔内滑移,或随扩孔器退出。个别情况下扩孔器退出时,可将导针带出。为减少其退出,不应在导针的螺纹部位扩孔;如果导针无意中退出,则需更换导针定位器,重新打入导针。
6股骨头的攻丝
一般来说,主钉进入骨质疏松的股骨头时不必攻丝,但对于较为年轻的病人或骨质异常硬的病人,攻丝是必要的,这有利于避免转动板手时的过度扭力,减少拧入主钉最后时刻造成近端股骨头骨折块无意中移位的的风险。
7选择拉力钉
通过直接测量器决定松质骨螺丝钉的全长,使用加压螺丝钉时,松质骨螺丝钉可产生5mm的加压移动,或在螺丝钉杆退出套筒之前,可有5mm的压缩;
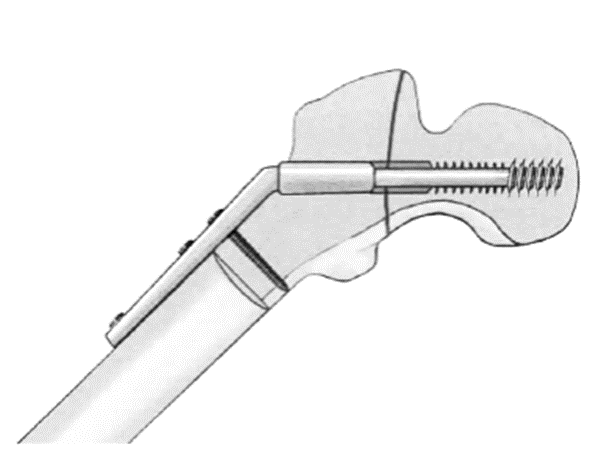
8置入钢板和拉力螺钉
将合适的标准钢板和松质骨螺丝钉装配在标准的固定扳钳上,将拉力钉护杆拧入松质骨螺丝钉尾端,直到获得牢固的连接,滑动AMBI即标准的中央袖套至标准的拧入扳手上;通过导针将整个装置引导入已扩好的孔内,不可将扳手当杠杆使用,将松质骨螺丝钉拧至已确定的水平,同时在透视注意观察其位置;
移去中央袖套,将钢板套在拉力钉的杆上,用钢板打入器将钢板安放附贴,由螺丝钉尾部松开松质骨螺丝钉的护杆,移去固定扳钳,最后移去螺纹导针。

9固定钢板
用钢板握持器将钢板固定到股骨干,松开牵引,在这个位置上以手法嵌压骨折块,尤其是对线良好但又不稳定的骨折,这样有利于保证内侧皮质能有一定程度的负荷,在此过程中应重新调节钢板握持器(如图7.3.9);
在股骨干钻孔时,因需穿透两层皮质,为防损伤内侧的血管与神经,在穿透内侧皮质时,需用宽骨剥予以保护。
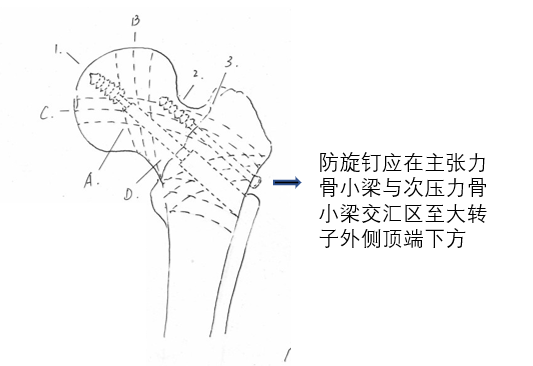
10置入防旋钉
DHS的抗旋能力较差,为防止骨折近端发生旋转,可在大粗隆外侧顶端下方置入一枚松质骨拉力镙钉,其比较理想的位置是钉体经过主张力与次压力骨小梁交汇区域至大转子外侧顶端下方(;
11置负压引流系统,逐层缝合切口
钢板螺钉全部安放完毕后,进行术后X线透视,确定无任何问题后,稀释活力碘冲洗伤口,安放引流管,逐层缝合肌肉筋膜,最后固定引流管,缝合皮肤。
12术后影像学

7.4 术后康复训练
术后康复训练可以巩固手术治疗效果,能最大限度的恢复其肢体功能,也是预防术后下肢静脉血栓形成的重要手段。术后前三天病人可在床上进行功能锻炼,主要是股四头肌等长训练、踝泵训练。术后3d可在床上坐起,活动患肢,练习股四头肌。坐起时最好是摇床,逐渐加大坐起角度,以患髋无明显疼痛为度。 术后1 周之内主要以静止练习股四头肌为主,即患肢伸直,平放床面,缓慢收缩股四头肌,再缓慢放松,以肌肉轻度疲劳为度,每日3 ~4 次。手术1周后可鼓励患者在床边行膝关节屈伸训练,这是增强股四头肌力量的有效方法,为下地站立作准备。注意训练时力量要缓和,逐渐收缩,逐渐放松,慢而有力,动作平稳,禁忌膝关节的随意屈伸摆动,以免使断端不稳定。
对于稳定型的骨折,2周后可扶双拐不负重站立,不稳定型骨折应适当延长下地时间,3 ~4 周可扶拐不负重行走。需要注意的是患者下地负重行走的时间不能一概而论,必须综合考虑 患者的年龄、身体情况、骨折的粉碎程度、术中固定情况,以及术后复查X片等,从而决定患者负重时间及负重强度。
感谢您的关心与支持






